ABO血型系统
百科内容来自于:

简介
分子基础
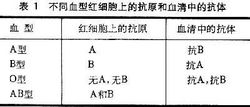
血型实质上是不同的红细胞表面抗原。红细胞质膜上的鞘糖脂是AB0血型系统的血型抗原,血型免疫活性特异性的分子基础是糖链的糖基组成。1960年,瓦特金斯(A. Watkins)确定了ABO抗原是糖类,并测定了其结构。A、B、O三种血型抗原的糖链结构基本相同,只是糖链末端的糖基有所不同。A型血的糖链末端为N-乙酰半乳糖胺;B型血为半乳糖;AB型两种糖基都有,O型血则缺少这两种糖基。
在ABO抗原的生物合成中三个等位基因ABO及H控制着A、B抗原的形成。ABO抗原的前体是H抗原;A基因编码一种叫N-乙酰半乳糖胺转移酶的蛋白质(A 酶),能把H抗原转化成A抗原;B基因编码一种叫半乳糖转移酶的蛋白质(B酶),能把H抗原转化成B抗原;O基因不能编码有活性的酶,而只有H抗原。
输血
输血时若血型不合会使输入的红细胞发生凝集,引起血管阻塞和血管内大量溶血,造成严重后果。所以在输血前必须作血型鉴定。正常情况下只有ABO血型相同者可以相互输血。在缺乏同型血源的紧急情况下,因O型红细胞无凝集原,不会被凝集,可输给任何其他血型的人。AB型的人,血清中无凝集素,可接受任何型的红细胞。但是异型输血输入量大时,输入血中的凝集素未能被高度稀释,有可能使受血者的红细胞凝集。所以大量输血时仍应采用同型血。临床上在输血前除鉴定ABO血型外,还根据凝集反应原理,将供血者和受血者的血液作交叉配血实验,在体外确证两者血液相混不发生凝集,方可进行输血以确保安全。
应用
血型不仅在输血上有重要意义,而且在人种学、遗传学、法医学、移植免疫、疾病抵抗力(或易感性)等方面都有应用价值,在输血前,一定要检查病人(受血者)和输血人(供血者)的血型,并且要进行交叉配血试验。在临床医学中,除输血、移植免疫外,对新生儿溶血病、自身免疫性溶血性贫血特异性抗体的检查,也都需要血型知识和有关技术。
血型
血型(blood groups;blood types)是以血液抗原形式表现出来的一种遗传性状。
狭义地讲,血型专指红细胞抗原在个体间的差异;但现已知道除红细胞外,在白细胞、血小板乃至某些血浆蛋白,个体之间也存在着抗原差异。因此,广义的血型应包括血液各成分的抗原在个体间出现的差异。通常人们对血型的了解往往仅局限于ABO血型以及输血问题等方面,实际上,血型在人类学、遗传学、法医学、临床医学等学科都有广泛的实用价值,因此具有着重要的理论和实践意义,同时,动物血型的发现也为血型研究提供了新的问题和研究方向。 血型一般常分A、B、AB和O四种,另外还有RH、MNS、P等极为稀少的10余种血型系统。其中,AB型可以接受任何血型的血液输入,因此被称作万能受血者,O型可以输出给任何血型的人体内,因此被称作万能输血者、异能血者、实际上,不同血型之间的输送,一般只能小量的输送,不能大量。要大量输血的话,最好还是相同血型之间为好。
发展史
科学史记载:在17世纪80年代的英国,有位医生曾经给一个生命垂危的年轻人输羊血,奇迹般的挽救了他的生命。其他医生纷纷效仿,结果造成大量受血者死亡。
19世纪80年代,北美洲的一位医生给一位濒临死亡的产妇输人血,产妇起死回生。医学界再次掀起输血医疗热,却带来惊人的死亡。
血型系统
红细胞血型是1900年由奥地利的K.兰德施泰纳发现的。他把每个人的红细胞分别与别人的血清交叉混合后,发现有的血液之间发生凝集反应,有的则不发生。他认为凡是凝集者,红细胞上有一种抗原,血清中有一种抗体。如抗原与抗体有相对应的特异关系,便发生凝集反应。如红细胞上有A抗原,血清中有A抗体,便会发生凝集。如果红细胞缺乏某一种抗原,或血清中缺乏与之对应的抗体,就不发生凝集。根据这个原理他发现了人的ABO血型。后来他又把不同人的红细胞分别注射到家兔体内,在家兔血清中产生了3种免疫性抗体,分别叫做M抗体、N抗体及P抗体。用这3种抗体,又可确定红细胞上3种新的抗原。这些新的抗原与ABO血型无关,是独立遗传的,是另外的血型系统。而且M、N与P也不是一个系统。控制不同血型系统的血型基因在不同的染色体上,即使在一个染色体上,两个系统的基因位点也相距甚远,不是连锁关系,因此是独立遗传的。
部分系统
Rh血型系统
Rh是恒河猴(Rhesus Macacus)外文名称的头两个字母。兰德斯坦纳等科学家在1940年做动物实验时,发现恒河猴和多数人体内的红细胞上存在Rh血型的抗原物质,故而命名的。凡是人体血液红细胞上有Rh抗原(又称D抗原)的,称为Rh阳性。这样就使已发现的红细胞A、B、O及AB四种主要血型的人,又都分别一分为二地被划分为Rh阳性和阴性两种。随着对Rh血型的不断研究,认为Rh血型系统可能是红细胞血型中最为复杂的一个血型系。Rh血型的发现,对更加科学地指导输血工作和进一步提高新生儿溶血病的实验诊断和维护母婴健康,都有非常重要的作用。根据有关资料介绍,Rh阳性血型在我国汉族及大多数民族人中约占99.7%,个别少数民族约为90%。在国外的一些民族中,Rh阳性血型的人约为85%,其中在欧美白种人中,Rh阴性血型人约占15%
在我国,RH阴性血型只占千分之三到四。RH阴性A型、B型、O型、AB型的比例是3:3:3:1。
有些血型抗体是不完全抗体,与相应的抗原细胞结合后看不出凝集现象,血清中有抗体但不容易发现。1945年抗人球蛋白试验应用到血型检查中来,这种试验就可检查不完全抗体,从此,许多血型抗原陆续被人发现。每当发现一个新抗原后就要确定这一抗原与已经发现的血型是什么关系,这样在人的红细胞上便确定了若干血型系统。此外,还有一些抗原,或因其在群体中出现的频率太高,或因其在群体中分布的频率太低,对它们无法进行遗传学分析。在没有弄清它们的遗传关系以前,暂且把这些抗原分别叫做高频率抗原及低频率抗原,对于它们的归属有待进一步确定。
MN血型系统
红细胞膜上另一类血型抗原叫MN抗原,即红细胞膜上的血型糖蛋白A。它在SOS凝胶电泳谱上显示两条区带,即PAS-1和PAS-2,血型糖蛋白A是两者的二聚物。已知血型糖蛋白A由131个氨基酸组成,其一级结构已测定(图2)。血型糖蛋白A的肽链呈三节式结构,中间第73~92号氨基酸为疏水性肽链,可横穿膜脂层;N端肽链位于膜外侧,与血型活性有关,在这段肽链上分布有15条O-糖苷键型糖链和1条N-糖苷键型糖链,糖链中唾液酸占红细胞膜上全部唾液酸的一半以上;C端肽链位于膜内侧,含较多酸性氨基酸。
MN抗原由M抗原和N抗原两部分组成,如果用神经氨酸酶将M抗原切去1个唾液酸(N-乙酰神经氨酸),则为N抗原,如再切去一个唾液酸则抗原性完全失去。MN抗原的抗原性还和肽链上的氨基有关,若将氨基用乙酰基保护后即失去抗原性。随着S和s两个抗原的发现,此血型系统现在一般称为MNS血型系统。
HLA血型系统
HLA血型系统是人类白细胞抗原中最重要的一类。与红细胞血型相比,人们对白细胞抗原的了解较晚,人体第一个白细胞抗原Mac是1958年法国科学家J.多塞发现的。HLA是人体白细胞抗原的英文缩写,已发现HLA抗原有144种以上,这些抗原分为A、B、C、D、DR、DQ和DP7个系列,而且HLA在其他细胞表面上也存在。
HLA抗原是一种糖蛋白(含糖为9%),其分子结构与免疫球蛋白极相似(图3)。HLA分子由4条肽链组成(含2条轻链和2条重链),重链上连接2条糖链。HLA分子部分镶嵌在细胞膜的双脂层中,其插入膜的部分相当于免疫球蛋白IgG的Fc区段,轻链为β-微球蛋白。由于分子结构上的相似,故HLA与有保卫功能的免疫防御系统密切相关。
此外,HLA和红细胞血型一样都受遗传规律的控制。决定HLA型的基因在第6对染色体上。每个人分别可从父母获得一套染色体,所以一个人可以同时查出A、B、C、D和DR5个系列中的5~10种白细胞型,因此表现出来的各种白细胞型有上亿种之多。在无血缘关系的人间找出HLA相同的两个是很困难的。但同胞兄弟姊妹之间总是有1/4机会HLA完全相同或完全不同。因此法医鉴定亲缘关系时,HLA测定是最有力的工具。
原理
红细胞膜中夹杂着3种蛋白质:糖蛋白、简单蛋白及膜收缩蛋白。红细胞抗原有些突出在细胞表面,好像伸出在地面上的树枝,如ABH抗原;有些镶嵌在细胞膜内,如Rh抗原。抗原与抗体发生特异反应的部分,叫做抗原决定簇。血型抗原决定簇的化学组成,有的已经清楚,但大部分不清楚。有些血型在体液中存在可溶性抗原,叫做血型物质。从人体分离出来的ABH及Lewis血型物质是糖蛋白,即在肽链的骨架上连接着一些糖的侧链,这些糖链便是特异性决定簇。ABH及Lewis血型物质的特异性决定簇很相似,只是在糖链上个别糖的种类或同一种糖由于存在位置不同,就显出不同的特异性。比如A与B的抗原特异性,只是在糖链上有一个糖不相同,便显示出不同的特异性。A抗原决定簇在糖链的终末端是一个N-乙酰半乳糖胺,而B抗原决定簇在糖链的终末端却是一个D-半乳糖。
红细胞上的ABH抗原决定簇,虽与体液中的抗原决定簇糖链结构相同,但连接的骨架不同。红细胞上的糖链是通过神经鞘氨醇与脂肪酸结合在一起,而不是与蛋白质结合在一起,所以红细胞上的ABH抗原是糖脂而不是糖蛋白。
MN·P及I血型的抗原决定簇也是碳水化合物。Rh抗原的决定簇可能是蛋白质,因为红细胞经硫氢化物、脲素及蛋白酶等物处理后,Rh活性即行消失。
有一些血型抗体,如抗IH,抗IA,抗IB,抗IP1等,只与带有I抗原及另外一个抗原的细胞发生反应,而不与其中只有一个抗原的细胞发生反应。说明这些抗原为复合抗原,在一个分子上具有两种特异性。
Lewis血型抗原实际上是血浆中的抗原,红细胞上的Lewis抗原是从血浆中吸附来的。I抗原在分泌液中虽有可溶性抗原,但不存在于血浆中。另外有些血型是在血浆中存在可溶性抗原,分泌液中却不存在。Bg抗原实际是白细胞的抗原,可能从白细胞脱落到血浆中,再从血浆中吸附到红细胞上,表现为红细胞的抗原。Chido血型及Rodger血型的抗原与血浆中的补体第四成分(C4)有关。用电泳方法分析人的C4,可以见到3种类型:泳动快的(F);泳动慢的(S);快慢两种成份都有的(FS)。血浆中只有F成份的人,红细胞上有Rodger抗原。只有S成份的人,红细胞上有Chido抗原。两种成份全有的人,红细胞上也同时具有Chido及Rodger两种抗原。
各种血型抗原在红细胞上的分布是不同的,有的密集,有的疏松。抗原数目的多少决定了抗原的强弱。用放射性碘标记的兔抗A及抗B血清,检查人的红细胞,根据每个细胞上的放射性强度,可以推算出每个红细胞上的抗原数目。
各种血型抗原在个体发育不同阶段强度是不相同的。新生儿的ABO及Lewis抗原与其相应的抗体之反应较成人细脆弱。不到10厘米的胎儿之红细胞就能与抗P1血清发生反应,但其反应强度较成人红细胞弱。新生儿的红细胞吸收抗I的能力几乎与成人红细胞一样,但凝集反应强度远较成人红细胞弱。可是与抗i血清的凝集却比成人红细胞强。Yta及Xga抗原在新生儿红细胞上稍较成人红细胞弱,而Rh、Kell、Duffy、Jk、MNSs、Di及Do等系统的抗原在出生时已发育完全。Chido血型的抗原在新生儿血浆中可以检出,但在红细胞上不能发现。
$firstVoiceSent
- 来自原声例句